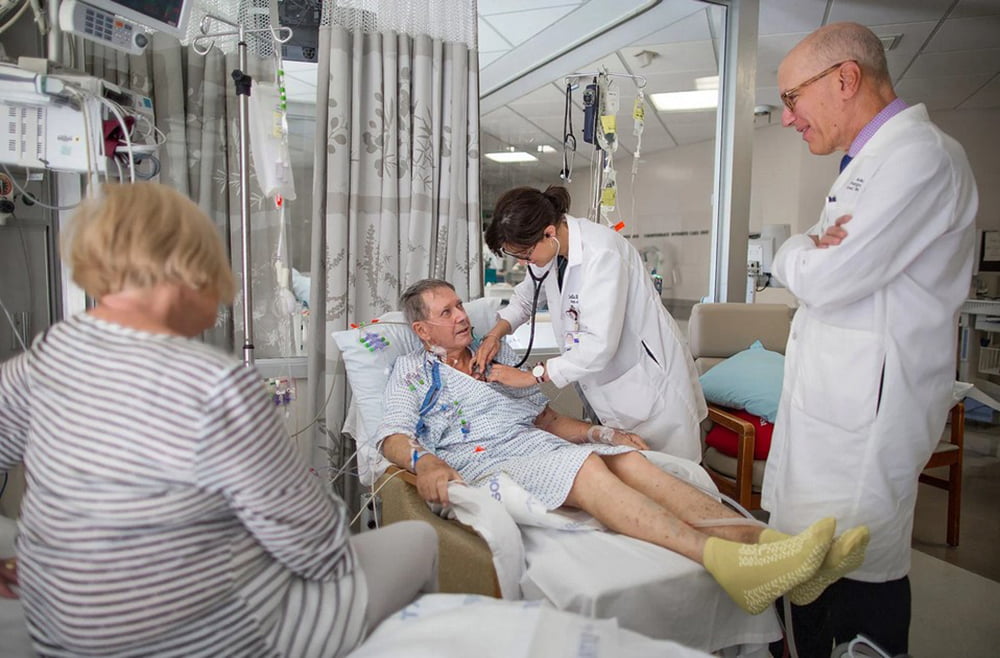
در صورتی که دریچه قلب قابل ترمیم نباشد، پزشکان به تعویض آن به منظور درمان بیماران متوصیه میکنند. وجود دریچههای قلب برای حفظ جریان خون مناسب در قلب بسیار ضروری است. اگر عملکرد دریچههای قلب به دلیل ابتلا به بیماری یا پیری ناشی از تخریب، مختل شود، این نقص در عملکرد دریچهها زمینهساز ابتلا به بیماریهای خطرناک میشود. تعویض دریچه قلب میتواند علائم و کیفیت زندگی بیماران را بهبود بخشد. روشهای مختلفی برای تعویض دریچه قلب وجود دارد، از جمله دریچههای زیستی و مکانیکی و روشهای جراحی. نرخ موفقیت برای عمل تعویض دریچه قلب بسیار بالاست و بیماران پس از این عمل، میتوانند سالهای سال به زندگیشان ادامه دهند.
عمل تعویض دریچه قلب چیست؟
عمل تعویض دریچۀ قلب برای جایگزینی یکی از دریچههای قلب با دریچۀ مکانیکی یا بیولوژیک انجام میشود. قلب چهار دریچه دارد؛ این چهار دریچه محل ورود خون را در قلب کنترل میکنند. تمام دریچههای قلب در حالت عادی با تپش قلب بهطور کامل باز و بسته میشوند. به این ترتیب خون به روشی منظم جریان پیدا میکند. یکی از دریچهها گاهی در دوران رشد جنین در رحم مادر به درستی شکل نمیگیرد و نوزاد با مشکل دریچۀ قلب متولد میشود. دریچۀ قلب برخی بیماران بیش از حد تنگ یا سفت است یا نشت دارد. خون در چنین مواردی بهطور مؤثر در قلب جریان پیدا نمیکند.
جریان حرکت خون بهطور کلی به شکل زیر است:
- از بخشی از قلب به بخش مجاورش؛
- به سمت ریهها برای دریافت اکسیژن
- به سمت آئورت: آئورت خون سرشار از اکسیژن را به بخشهای دیگر بدن میفرستد.
همانطور که وقتی تخلیۀ سینک ظرفشویی مشکل دارد، سینک تمام آب را نگه نمیدارد یا بهطور کامل تخلیه نمیشود، بیماری دریچۀ قلب نیز اجازه نمیدهد که مقداری از خون به محل موردنظر برود.
اگر یکی از دریچههای قلب به درستی کار نکند، ممکن است لازم باشد دارو مصرف کنید یا عمل ترمیم دریچۀ قلب را انجام بدهید. عمل تعویض دریچه قلب در صورت مؤثر نبودن درمانهای فوق ضرورت مییابد.
درصد موفقیت عمل تعویض دریچه قلب
اکثر عملهای تعویض دریچۀ قلب موفقیتآمیزاند. البته ممکن است تعویض مجدد دریچۀ قلب در آینده لازم شود.
پژوهشی که در سال 2021 منتشر شد بر روی 33018 بیماری انجام شد که جراحی تعویض دریچۀ آئورت را انجام دادند. امید به زندگی برای بیمارانی که این عمل جراحی را انجام دادند، کمتر از عموم مردم بود. با این حال علت مرگ تمام بیمارانی که در دورۀ پیگیری پژوهش از دنیا رفته بودند، مشکلات قلبی نبود.
در پژوهشی که در سال 2019 در Journal of Cardiothoracic Surgery منتشر شد، 324 بیمار شرکت داشتند که عمل تعویض دریچۀ میترال را انجام داده بودند. نتایج این پژوهش به شرح زیر بود:
- 1/9% از بیماران حین عمل از دنیا رفتند؛
- 9% از بیماران جانشان را پس از 30 روز از دست دادند؛
- نرخ بقای بیمارانی که دریچۀ قلبشان با دریچۀ بیولوژیک جایگزین شده بود، در 10 سال 4/62% بود و
- نرخ بقای بیمارانی که دریچۀ قلبشان با دریچۀ مکانیکی تعویض شده بود، در 10 سال 1/77% بود.
چه کسانی باید عمل تعویض دریچه قلب انجام دهند؟
عموماً گروهی از متخصصین، شامل متخصص قلب، جراح قلب و دیگر متخصصین لازم، دربارۀ لزوم جراحی تعویض دریچۀ قلب تصمیم میگیرند. گروه درمان وضعیت سلامت عمومی و پروندۀ پزشکی بیمار را بررسی میکند و خطرها و مزایای روشهای درمان مختلف را میسنجد تا مناسبترین روش درمان را تعیین کند.
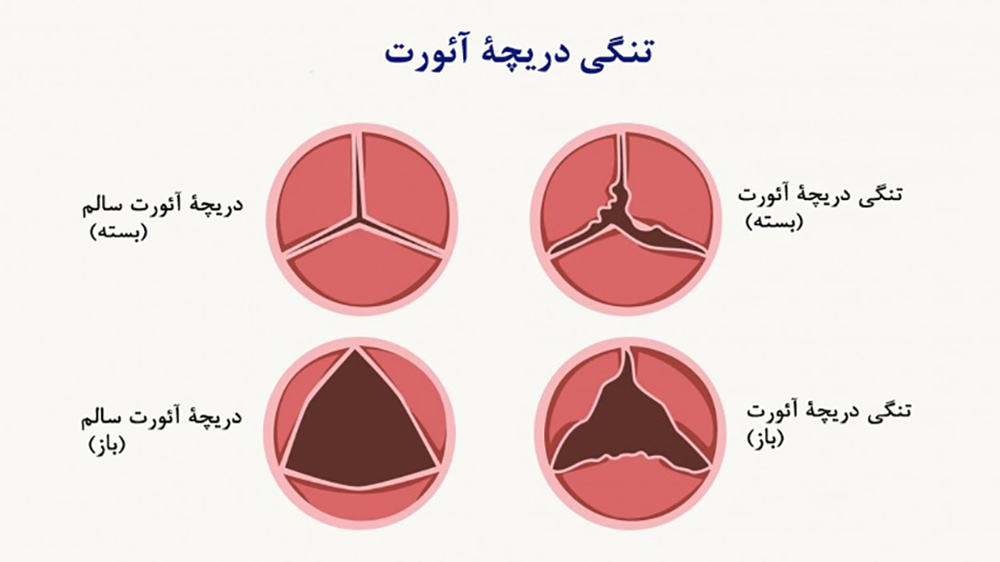
عمل تعویض دریچۀ قلب زمانی ضرورت مییابد که جراحی ترمیم دریچه ممکن نباشد. جراحی تعویض دریچه قلب عموماً برای درمان بیماران مبتلا به بیماری دریچۀ آئورت، بهویژه تنگی آئورت به کار برده میشود.
ابتلا به عارضههای زیر نیز گاهی جراحی تعویض دریچۀ قلب را ضروری میسازد:
- تنگی دریچۀ میترال، ریوی و سهلتی؛
- افتادگی دریچۀ میترال؛
- نارسایی یا برگشت خون از دریچۀ آئورت، میترال یا سهلتی: مقداری از خون به دلیل نشت داشتن دریچه به مسیر اشتباه میرود و
- بیماری مادرزادی دریچۀ قلب.
نقصهای مادرزادی قلب، اندوکاردیت عفونی (عفونت دریچههای قلب) و آسیبدیدگی دریچه در اثر مصرف داروهای خاص یا پرتودرمانی نیز از عارضههایی هستند که عمل تعویض دریچۀ قلب را ضروری میسازند.
- هنگامیکه پزشک با گوشی به صدای قلب گوش میدهد، سوفل قلبی یا صدای اضافی قلب را میشنود؛
- احساس درد در قفسۀ سینه؛
- ورم شکم: ورم شکم در نارسایی پیشرفتۀ دریچۀ سهلتی شایعتر است؛
- خستگی مزمن؛
- تنگی نفس، بهویژه هنگام فعالیت یا دراز کشیدن؛
- ورم مچ پاها و پایین پاها؛
- سرگیجه و
- غش کردن.
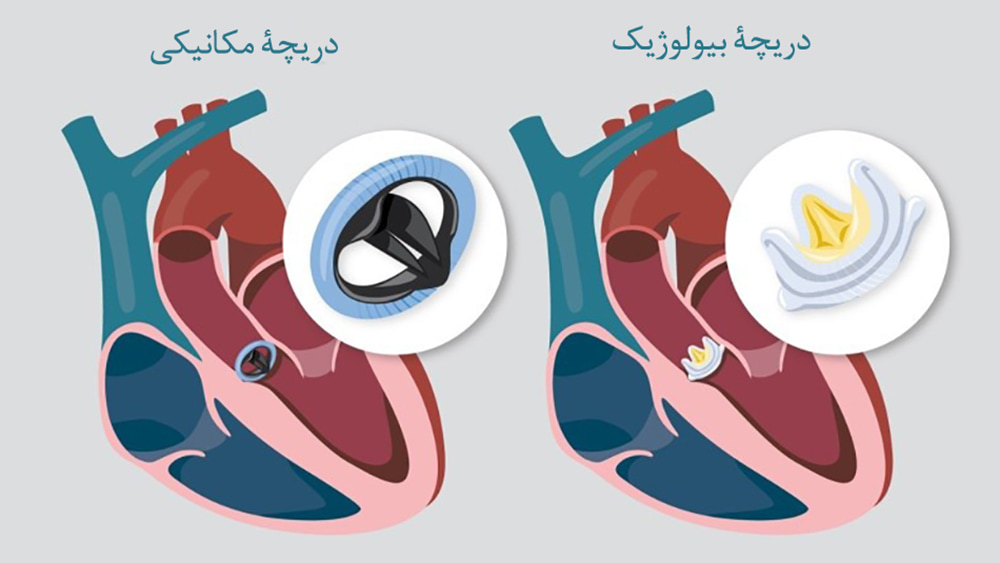
انواع دریچههای قلب
انواع دریچۀ قلب را در این بخش برایتان توضیح میدهیم:
دریچههای زیستی که دریچههای بافتی یا زیستساختی (بیوپروستتیک) نیز نامیده میشوند، از مواد زیر تهیه میشوند:
- بافت گاو (گاوی)؛
- بافت خوک (خوکی) و
- بافت انسانی: آلوگرافت (همپیوندینه یا گرفتن بافت از انسان دیگر) یا هموگرافت.
انواع دریچههای بیولوژیک از نظر دوام هیچ تفاوتی با هم ندارند. دریچههای بیولوژیک دارای بخشهایی مصنوعیاند؛ این بخشهای مصنوعی از دریچه حمایت میکنند و ثابت ماندنش را در جای مناسب آسانتر میکنند.
دریچۀ هموگرافت یا آلوگرافت ویژگیهای زیر را دارد:
- نوعی دریچۀ قلب انسانی است که از اهداکننده پس از مرگش گرفته میشود؛
- عموماً برای جایگزینی دریچۀ آئورت بیماران کودک یا جوان یا در حالتی به کار برده میشود که عفونت دریچۀ آئورت بزرگسالان را از بین برده باشد و
- برای تعویض دریچۀ ریوی در عمل راس نیز از آن استفاده میشود.
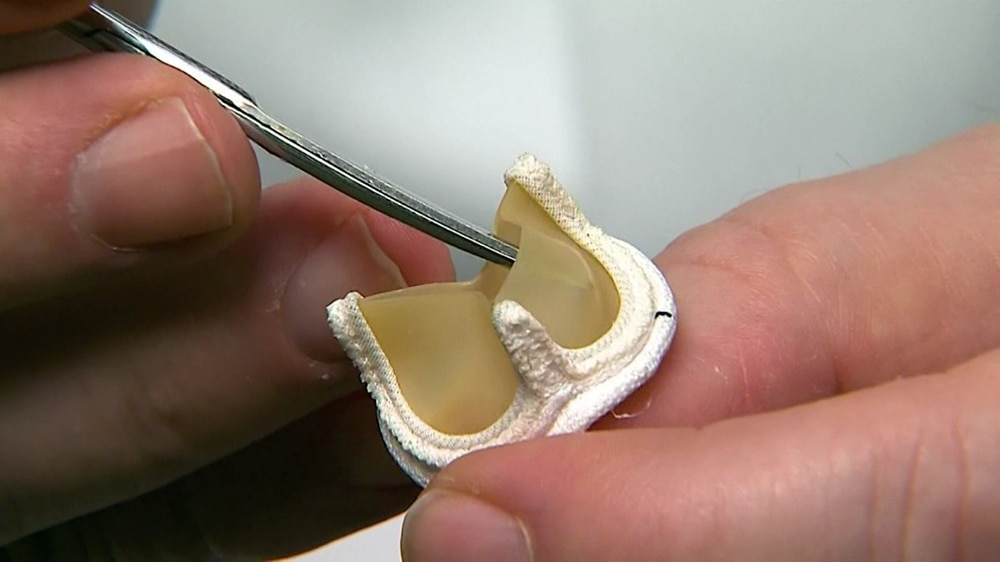
دریچههای مکانیکی از فلز یا کربن تهیه و به گونهای طراحی میشوند که دقیقاً مانند دریچههای قلب انسان کار کنند. دریچۀ دو لتی متداولترین نوع از دریچۀ مکانیکی است. دریچۀ مکانیکی دو لتی از دو لت کربن تشکیل میشود که داخل حلقۀ پوشانده شده با پارچۀ پلیاستر بافته شده قرار داده میشوند.
دریچههای مکانیکی ویژگیهای زیر را دارند:
- به خوبی قابلتحملاند؛
- بسیار بادواماند و
- به گونهای طراحی میشوند که مادامالعمر باشند.
کدام دریچه مصنوعی قلب بهتر است؟
هنگام انتخاب یکی از دو دریچۀ مکانیکی و بیولوژیک به نکتههای زیر توجه کنید:
- ناراحتی و خطر خونریزی را در صورت مصرف کردن داروهای رقیقکنندۀ خون هنگام استفاده از دریچۀ مکانیکی فراموش نکنید؛
- ممکن است لازم باشد عمل مجدد تعویض دریچۀ بیولوژیک را در سالهای بعد انجام بدهید؛
- سن: دریچۀ مکانیکی بهترین انتخاب برای بیماران زیر 50 سال جهت تعویض دریچۀ آئورت و بیماران زیر 65 سال برای تعویض دریچۀ میترال است؛
- میزان فعالیت و
این که کدام دریچۀ قلب آسیب دیده است.
دریچههای بیولوژیک
مزایا و معایب دریچههای بیولوژیک به شرح زیر است:
- مزایا: اکثر بیماران مجبور نیستند داروهای رقیقکنندۀ خون را تا پایان عمر مصرف کنند، مگر آنکه به بیماریهای دیگری مانند فیبریلاسیون دهلیزی مبتلا باشند. اگر بیش از 60 سال دارید، دریچۀ گاوی پریکاردیال احتمالاً تا پایان عمرتان دوام خواهد آورد و
- معایب: در گذشته معمولاً لازم بود که دریچههای بیولوژیک تقریباً هر ده سال یکبار عوض شود. اما مطالعات جدید نشان میدهد که این دریچهها غالباً 15 تا 20 سال یا بیشتر عمر میکنند و عملکردشان در این مدت افت نمیکند.
دریچههای مکانیکی
دریچههای مکانیکی نیز مزایا و معایب خاص خود را دارند:
- مزایا: دریچههای مکانیکی بسیار بادواماند و به گونهای طراحی میشوند که مادامالعمر باشند و
- معایب: چون برای ساخت دریچههای مکانیکی از مواد مصنوعی استفاده میشود، بیماران دریافتکنندۀ این دریچهها باید تا پایان عمر وارفارین مصرف کنند؛ وارفارین نوعی داروی رقیقکننده یا ضدلخته است. داروهای رقیقکنندۀ خون عمل لخته شدن خون را به تأخیر میاندازند و از تشکیل لخته در دریچۀ جدید جلوگیری میکنند. تشکیل لخته میتواند سکتۀ مغزی یا حملۀ قلبی را به دنبال داشته باشد. در صورت مصرف وارفارین باید آزمایشهای خون منظم را برای بررسی واکنشتان به دارو و لزوم تغییر مقدار مصرف دارو انجام بدهید. همچنین برخی بیمارانی که دریچۀ مکانیکی جایگزین دریچۀ قلبشان میشود، گاهی صدای کلیک کردن دریچۀ قلب را میشنوند. این صدا در واقع صدای باز و بسته شدن لتهای دریچه است.
روشهای تعویض دریچه قلب
علاوه بر اینکه از بین دو دریچۀ بیولوژیک یا مکانیکی حق انتخاب دارید، جراحان نیز روشهای مختلفی را برای تعویض دریچه قلب به کار میبرند. جراحی قلب باز، جراحی کمتهاجمی یا عمل از راه رگ روشهایی هستند که برای تعویض دریچۀ قلب به کار برده میشوند.
جراحی قلب باز
در گذشته جراحی قلب باز برای ترمیم یا تعویض دریچههای قلب انجام میشد. انجام جراحی قلب باز مستلزم آن بود که جراح برشی بزرگ را در قفسۀ سینه ایجاد و قلب را برای مدتی متوقف کند تا بتواند دریچه یا دریچهها را ترمیم یا تعویض کند. تکنیکهای جدیدتر و کمتهاجمیتری برای تعویض یا ترمیم دریچههای قلب ابداع شده است.
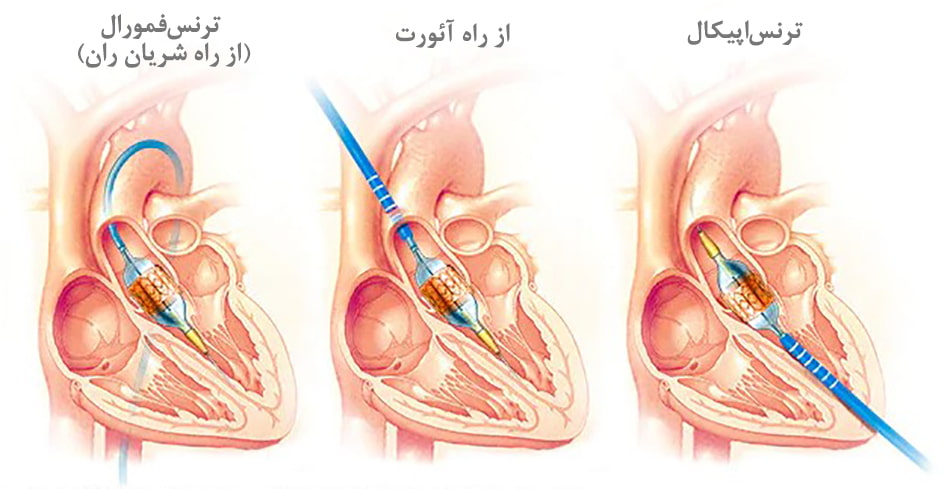
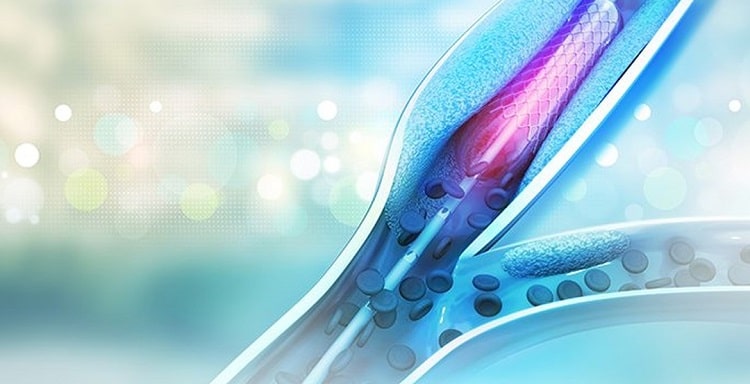
تعویض دریچۀ آئورت از طریق کاتتر (TAVR)
تعویض دریچه آئورت از طریق کاتتر (TAVR) یک روش درمانی برای بیمارانی است که دچار تنگی شدید آئورت هستند. این روش عمل TAVR برای بیمارانی که در معرض خطر بالایی هستند مناسب است، اما تعویض دریچه قلب به این روش برای همه بیماران، بدون توجه به میزان خطر، مناسب نیست.
تعویض دریچه قلب برای بیماران جوانتر، بیمارانی که دچار مشکلات دریچه سهلتی هستند یا بیمارانی که نیازمند عملهای دیگر مانند عمل ماز (maze) یا بایپس قلب هستند، به احتمال زیاد از طریق جراحی قلب باز انجام میشود.
در صورتی که تعویض دریچه قلب از راه کاتتر انجام شود، پزشک از کاتتر برای تعویض دریچه معیوب با دریچه بیولوژیک استفاده میکند. پزشک کاتتر را وارد شریان کشاله ران میکند یا برشی را روی قفسه سینه ایجاد میکند. سپس دریچه جدید را داخل دریچه قدیمی قرار میدهد. این روش همچنین برای تعویض دریچه ریوی نیز کاربرد دارد.
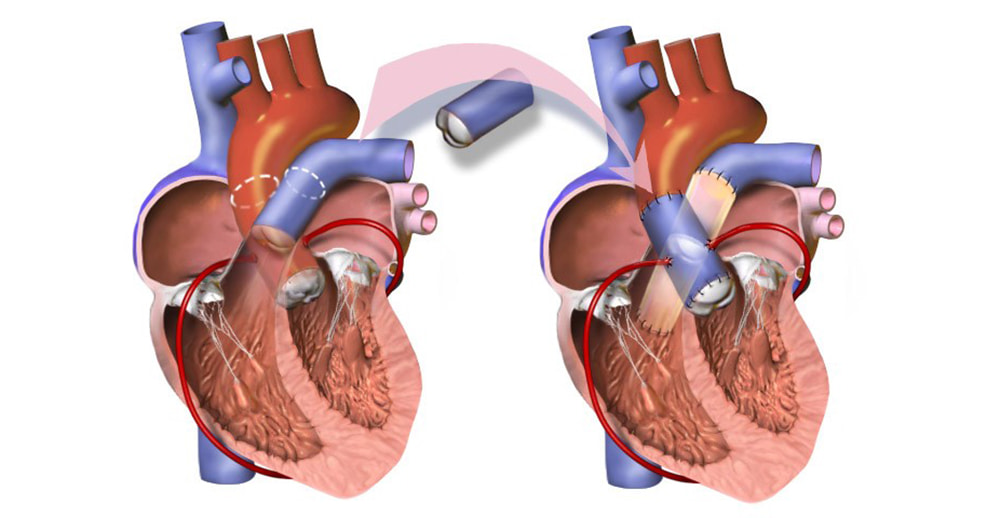
عمل راس (Ross)
جراح قلب دریچۀ ریوی را در عمل راس بهجای دریچۀ آئورت قرار میدهد و سپس از هموگرافت ریوی برای جایگزینی دریچۀ ریوی استفاده میکند. روش راس عمل بسیار پیچیدهای است. درهرحال عمل راس مزایای فراوان، بهویژه برای بیماران جوان مبتلا به بیماری دریچۀ آئورت دارد.
آمادگیهای قبل از تعویض دریچه قلب
نوار قلب (الکتروکاردیوگرام یا EKG) و عکس رادیوگرافی قفسۀ سینه یک روز قبل از عمل گرفته میشود. ممکن است لازم باشد برای بررسی بیماریهای شریان قلب آنژیوگرافی انجام بدهید. چنانچه به بیماری شریان کرونری مبتلا باشید، انجام آنژیوپلاستی قبل از عمل تعویض دریچۀ قلب ضرورت مییابد.
توصیههای زیر را رعایت کنید تا کاملاً برای عمل تعویض دریچۀ قلب آماده باشید:
- از شب قبل از روز جراحی یا از صبح روز جراحی ناشتا باشید و هیچ چیزی نخورید یا ننوشید؛
- دستورهای پزشک را دربارۀ مصرف یا قطع مصرف دارو قبل از عمل رعایت کنید؛
- لباس راحت و کفش بدون بند و چسب با خود به بیمارستان ببرید.
همان فردی که شما را به بیمارستان میرساند، میتواند وسایلتان را در مدت زمان جراحی نگه دارد. پزشک محل برش را اصلاح و تمیز و ضدعفونی میکند تا برای عمل آماده شود.
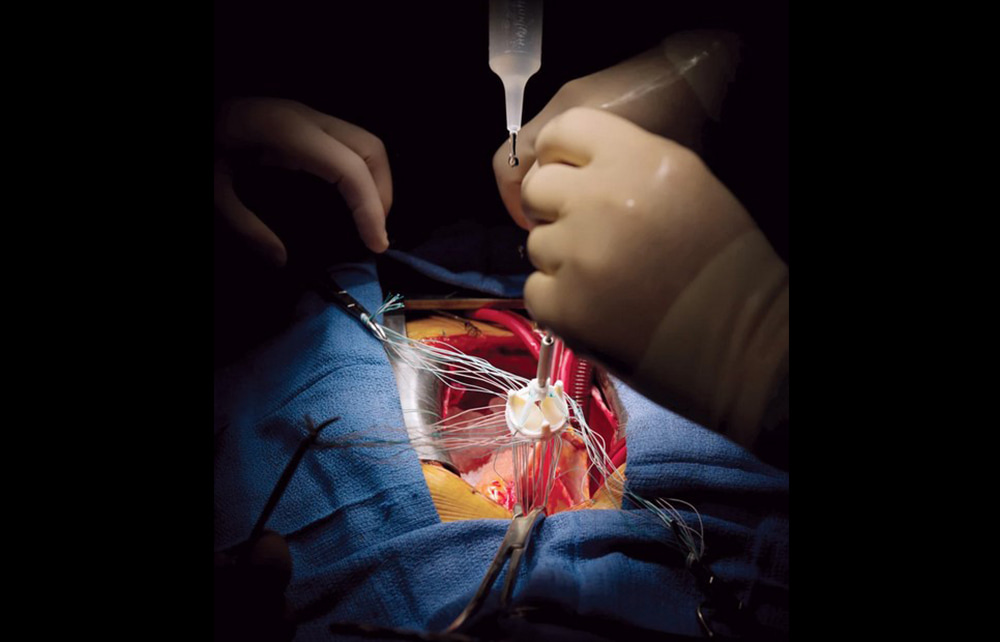
تعویض دریچه قلب چگونه انجام میشود؟
جراحی تعویض دریچۀ قلب دو تا پنج ساعت طول میکشد. به بیماران دارو داده میشود تا بیهوش شوند و هیچ دردی را حین عمل حس نکنند.
پزشک معالج یکی از اقدامات زیر را با توجه به روش تعویض دریچۀ قلب انجام میدهد:
- برشی 15 تا 20 سانتیمتری را برای جراحی قلب باز روی استخوان جناغ سینه میزند و
- برشی 8 تا 10 سانتیمتری را برای انجام جراحی به روش کمتهاجمی ایجاد میکند.
جراح برش کوچکی را روی کشالۀ ران میزند و کاتتر را وارد بدن میکند. سپس کاتتر را از کشالۀ ران به سمت قلب هدایت میکند. یک دستگاه کار قلب و ریهها را در طول عمل انجام میدهد تا قلب حین عمل حرکت نکند.
جراح دریچۀ قلب معیوب را درمیآورد و دریچۀ مکانیکی یا بیولوژیک را جایگزینش میکند. اگر عمل از راه کاتتر انجام شود، جراح دریچۀ جدید را داخل دریچۀ اصلی قرار میدهد. در نهایت جراح زخمها را میبندد و قلب دوباره شروع به تپیدن میکند.
مراقبتهای بعد از تعویض دریچه قلب
پس از عمل به بخش مراقبتهای ویژه (ICU) برده میشوید تا پزشک بتواند وضعیتتان را به دقت تحت نظر بگیرد. سپس به بخش عمومی منتقل میشوید. مدت زمان بستری در بیمارستان پنج تا هفت روز است.
- احتمالاً دستگاههایی برای اندازهگیری فشار خون و ضربان قلب به شما متصل میشود و
- لولههایی (درن) برای تخلیۀ مایع از قفسۀ سینه به بدنتان متصل خواهد بود.
با یافتن توانایی، شما میتوانید بنوشید، بخورید و راه بروید. با کمک تیم درمان، میتوانید چند قدم در اتاق و سپس در راهرو بروید. وقتی به خانه بازگشتید، میتوانید برنامه توانبخشی قلب خود را برای تقویت بدنتان شروع کنید.
مرحله نقاهت پس از عمل تعویض دریچه قلب معمولاً یک یا دو ماه زمان میبرد. اگر عمل به روش کمتهاجمی انجام شده باشد، زمان نقاهت کوتاهتر خواهد بود. در طول مرحله نقاهت پس از عمل تعویض دریچه قلب، به توصیههای زیر توجه کنید:
- در سه هفته اول ممکن است به راحتی خسته شوید.
- تا چند هفته پس از عمل، بهتر است رانندگی نکنید.
- شش تا هشت هفته پس از جراحی، از بردن وسایل سنگینتر از 4 کیلوگرم خودداری کنید.
عوارض تعویض دریچه قلب چیست؟
جراحی تعویض دریچۀ قلب با خطرهای احتمالی زیر همراه است:
- عفونت؛
- خونریزی؛
- نارسایی قلب؛
- نارسایی کلیه؛
- حملۀ قلبی و
- تپش قلب غیرعادی.
در صورت بروز عوارض زیر پس از جراحی با پزشک تماس بگیرید:
- تب؛
- درد قفسۀ سینه؛
- افسردگی و
- افزایش وزن بیش از 3/2 کیلوگرم.
هزینه عمل تعویض دریچه قلب چقدر است؟
هزینۀ عمل تعویض دریچه قلب به عاملهای بسیاری بستگی دارد. مشکل هر بیمار منحصربهفرد است و عمل تمام بیماران مدت زمان یکسانی طول نمیکشد. بهعلاوه نوع دریچۀ قلب و روش دقیق انجام عمل نیز بر قیمت نهایی تعویض دریچه قلب اثر میگذارد.
پرسشهای پرتکرار
تعویض دریچه قلب درد دارد؟
ممکن است دردهای موقتی تیز و تیرکشندهای را در یکی از دو سمت قفسۀ سینه حس کنید. احتمال دارد در قفسۀ سینه، شانهها و بالای کمر نیز درد داشته باشید.
جراحی تعویض دریچۀ قلب چقدر طول میکشد؟
این عمل حدود دو تا چهار ساعت زمان میبرد.
ممکن است بدن دریچۀ قلب جدید را پس بزند؟
تمام دریچههای جایگزین «زیستسازگار» هستند، بنابراین سیستم ایمنی بدن دریچۀ جدید را پس نمیزند.
میتوان دریچۀ قلب را دو بار عوض کرد؟
بله، پزشکان دریچۀ قلب را غالباً مجدد ترمیم یا تعویض میکنند تا به نتیجهای برسند که امیدوار بودند از جراحی اول بگیرند.
پس از جراحی تعویض دریچۀ قلب میتوانم زندگی عادی داشته باشم؟
بیماران میتوانند زندگی سالم و پرباری پس از جراحی دریچۀ قلب داشته باشند.
با دریچۀ قلب آسیبدیده میتوانم زنده بمانم؟
بسیاری از بیماران زندگی سالم و طولانی دارند و هرگز متوجه مشکل خفیف دریچۀ قلبشان نمیشوند. در هر حال چنانچه آسیبدیدگی دریچۀ قلب درمان نشود، بیماری پیشرفتۀ دریچۀ قلب زمینهساز نارسایی قلبی، سکتۀ مغزی، تشکیل لختۀ خون یا مرگ در اثر ایست ناگهانی قلب میشود.
پس از تعویض دریچۀ قلب چه مدت باید در ICU بمانم؟
بیماران پس از عمل معمولاً یک یا دو روز در ICU تحتنظر گرفته میشوند و سپس به بخش جراحی منتقل میشوند.
متداولترین روش برای تعویض دریچۀ آئورت چیست؟
جراحی باز رایجترین روش برای تعویض دریچۀ آئورت است.
کدام پرهیزهای غذایی را باید پس از تعویض دریچۀ قلب رعایت کنم؟
ممکن است پزشک توصیه کند که از مصرف مشروبات الکلی، کافئین و نمک خودداری کنید. خوراکیهای با قند افزوده مانند شیرینیجات، کیک، بیسکوئیت، غلات صبحانه، کلوچه، انواع سس و شربت نیز به دلیل مضر بودن برای سلامت قلب جزء مواد غذایی ممنوع پس از عمل تعویض دریچۀ قلب هستند.
بهترین ورزش پس از جراحی قلب چیست؟
پیادهروی آرام بهترین ورزش برای بیمارانی است که جراحی قلب انجام دادهاند.
سریعترین راه برای بهبود یافتن پس از جراحی قلب چیست؟
رعایت رژیم غذایی سالم و دوستدار قلب، ورزش کردن و فعالیت داشتن، کاهش استرس، خواب کافی و سیگار نکشیدن تغییرات مهمیاند که باید در سبک زندگیتان ایجاد کنید. این تغییرات کمکتان میکند تا بهبود پیدا کنید و زندگی معمول روزمره را از سر بگیرید.
پس از جراحی قلب میتوانم سوار هواپیما بشوم؟
برای پرواز عموماً باید تا اولین ویزیت پس از عمل توسط جراح صبر کنید.
با دریچۀ مکانیکی قلب میتوانم باردار شوم؟
شواهد حاصل از مطالعات همگروهی تاریخی و معاصر انجامشده بر روی بانوان دارای دریچههای مکانیکی در دوران بارداری بیانگر افزایش خطر ناراحتیهای قلبی ـ عروقی مادر، بیماریهای مرتبط با حاملگی مانند زایمان زودرس و هموراژ و عوارضی مانند محدودیت رشد، سقط جنین و مردهزایی برای جنین است.
انجام جراحی قلب در دوران بارداری ممکن است؟
انجام جراحی قلب به دلیل خطرهایی که برای جنین و مادر دارد، در دوران بارداری مجاز نیست. طبق دستورالعملهای تخصصی میتوان جراحی قلب را در صورت لزوم در سهماهۀ دوم انجام داد.